Jóindulatú helyzeti szédülés
| Jóindulatú helyzeti szédülés | |
 | |
| Szinonimák | Benignus positionalis vertigo, BPPV, BPV, Benign recurrent vertigo (BRV) |
| Latinul | Vertigo paroxysmalis positionalis benigna |
| Angolul | Benign paroxysmal positional vertigo |
| Osztályozás | |
| BNO-10 | H8110 |
| BNO-9 | 386.11 |
| Epidemiológia | |
| Földrajzi előfordulás | Az egész világon |
| Prevalencia | |
| Világszerte | élettartam prevalencia kb. 2,4% |
| Főbb tünetek |
|
| Adatbázisok | |
| OMIM | 193007 |
| DiseasesDB | 1344 |
| MedlinePlus | 001420 |
| MeSH ID | D014717 |
A Wikimédia Commons tartalmaz Jóindulatú helyzeti szédülés témájú médiaállományokat. | |
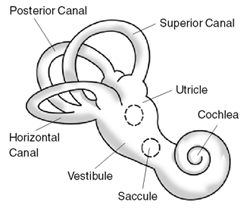
A jóindulatú helyzeti szédülés viszonylag gyakori, belsőfül eredetű szédüléses kórkép. Az orvosi dokumentációkban gyakran benignus paroxysmalis positionalis vertigo vagy rövidítve BPPV elnevezéssel szerepel. A paroxysmalis szó a rohamokban való jelentkezésre utal. A kórkép lényege, hogy az egyensúlyérző szervnek a mozgások forgó (nem lineáris) komponensének érzékeléséért felelős félkörös ívjáratai közül valamelyikbe – leggyakrabban a hátsóba – apró részecskék kerülnek.
Gyakori kórkép, mégis gyakran nehezen ismerhető fel. A panaszokat a fej, a test helyzetének megváltozása váltja ki.
A részecskék a fej helyzetének megváltozását követően, a mozgás megszűnése után, a gravitáció hatására az ívjárat legmélyebb pontja felé süllyednek. Az ülepedés az ívjáratot ingerli, forgó mozgás érzetét keltve. Az ezáltal kiváltott szédülés – a részecske nagyságától, az ülepedés sebességétől, a kórkép fennállásának idejétől, és feltehetően számos egyéb tényezőtől függően – az igen enyhétől a „megsemmisítő” erősségűig terjedhet.
Előfordulása, jelentősége
[szerkesztés]A szédülékenység hátterében – becslések és statisztikák szerint – körülbelül minden ötödik orvoshoz forduló páciens esetében ez a kórkép áll fenn, ezzel ez a leggyakoribb szédülést okozó megbetegedés. Bármely életkorban előfordulhat, de az életkorral a gyakorisága lineárisan növekszik. Évente körülbelül minden kétszázadik lakosra számítható egy megbetegedés, amelynek tartama átlagosan két hét, de sokkal rövidebb és sokkal hosszabb lefolyású is lehet. A helyzeti szédülés – különösen az idősebb korosztályban – elesés, vagy egyéb baleset kapcsán komoly sérüléshez vezethet. A diagnózis elmaradása felesleges, költséges és megterhelő vizsgálatokat, gyakran fixálódó szorongást, munkaképesség-csökkenést, akár önellátási nehézséget okozhat. Ugyanakkor megfelelő kórisme esetén a kezelés – az esetek nagy részében – egyszerű és rendkívül költséghatékony. Bár a kórkép ismertsége az utóbbi időben javul, egy 2007-ben közölt felmérés szerint az USA-ban a betegek kevesebb mint 10 százaléka részesült megfelelő kezelésben. A jóindulatú helyzeti szédülés gyakoriságát jól jellemzi, hogy 1998-ban egyetlen, nem szédülésre specializálódott kelet-magyarországi sürgősségi neurológiai szakrendelésen 117 egyértelműen ebben szenvedő, a felszabadító manőverek hatására panaszmentessé vált pácienst diagnosztizáltak.
Panaszok
[szerkesztés]Az esetek nagy részében a panaszok önmagukban is diagnosztikus értékűek. Legkifejezettebben lefekvéskor, ágyban való megforduláskor, fekvő helyzetből felüléskor, felfelé tekintéskor (például függöny felrakásakor, közlekedési lámpára feltekintéskor), lefelé tekintéskor (például cipő befűzése során) hirtelen szédüléses roham jelentkezik. A roham erőssége változó lehet. A rohamot a legtöbb esetben az abszolút fejhelyzet változás, hirtelen fejmozdulat idézi elő.
Enyhébb esetben kisebb megingás, féloldalra húzó érzés jelentkezik, a legsúlyosabb esetben egyik pillanatról a másikra a teljes irányérzékelés elvész, az egyén gyakorlatilag magatehetetlenné válik, kapaszkodási lehetőség híján elesik, balesetet szenvedhet. A tipusos roham általában nem tart tovább fél percnél, esetenként émelygéssel, hányingerrel, hányással kísérve. Előfordulhat, hogy a hirtelen és igen súlyos szédüléses roham után egy perccel már újra tökéletes az egyensúlyérzet. Gyakori panasz, hogy reggel felülés után kb. fél–egy percig az ágy szélében kapaszkodva kell ülnie az illetőnek.
Ha nem egy nagyobb, hirtelen elmozdult részecske, hanem inkább leülepedett „zagy” okozza a tüneteket, nyilvánvaló fejmozdulatok nélkül, vagy nyugalomban is fennmarad a bizonytalanságérzés, amit az üledék miatti megváltozott vestibularis működés, a szédüléses rohamok miatt kialakuló – esetenként súlyos – szorongás magyarázhat. A nyugalomban is kifejezett, pozícióváltásra csak kismértékben fokozódó szédülés azonban nem jellemző.
Amennyiben a szédülést a nyak és a fej egymáshoz képesti elmozdítása váltja ki a fejhelyzet változatlansága mellett, valószínűleg más áll a probléma mögött, pl. nyaki gerinci folyamatok. Erre utal, ha pl. derékból lefelé hajolva nem szédülünk meg, de a fejet közvetlenül lehajtva igen, vagy egész testtel oldalt fordulva nincs szédülés, de a fejet oldalra fordítva van.
Kóreredet
[szerkesztés]Bár az egyensúlyérző szerv helyzete (a sziklacsontba ágyazottan, a belsőfülben) és az ülepedő részecskék kis mérete miatt az utóbbiak jelenléte az esetek döntő többségében közvetlenül nem igazolható, a panaszok, a tünetek, a kórlefolyás, a kísérleti adatok, a felszabadító manőverek hatásossága, és az anatómiai, fiziológiai ismeretek maradéktalan összecsengése alapján a kórkép efféle alapja megkérdőjelezhetetlen. Feltételezés szerint, a legtöbb esetben a részecskéket a lineáris mozgásokat érzékelő szervecskékről leváló kristályok alkotják. Közvetlen kiváltó ok lehet a fejet ért (akár banális) trauma, vagy a belsőfül közelében zajló fertőzés (például arcüreggyulladás, felső légúti hurut). Az esetek nagyobb részében a közvetlen ok homályban marad. Feltehető, hogy az utóbbi esetek nagy részében lassú degeneratív folyamat eredménye a kristályok leválása és a félkörös ívjáratba jutása.
Diagnózis a Dix-Hallpike manőver alkalmazásával
[szerkesztés]Az orvosi vizsgálat során az esetek legnagyobb részében a panaszok kikérdezésével és néhány egyszerű manőverrel diagnózishoz lehet jutni. Ezek közül a leggyakrabban alkalmazott a Hallpike (Dix–Hallpike) manőver, mely elsősorban rohamszerű, gyorsan kezdődő, rövid ideig tartó szédüléseknél alkalmazható. Lassabban kialakuló, fokozatosan erősödő, órákig, vagy napokig tartó, nem hirtelen fejmozdulatokhoz köthető szédüléseknél a BPPV valószínűsége kisebb, a vizsgálatokat más irányban célszerű elkezdeni. Figyelembe kell venni továbbá, hogy egyidejűleg akár két tünetképző is előfordulhat, pl. keringési zavar, vagy gyulladás és BPPV.
A Dix-Hallpike manőver során az egyén egy legalább egy oldalán szabad ágyon ül. Úgy helyezkedik el, hogy hátradőlve a nyaka az ágy szabad végével legyen egy vonalban. Az ágyon ülve fejét 45 fokos szögben balra fordítja, majd ebben a pozícióban az orvos segítségével hirtelen hátradől, feje a vízszintes alá lóg, mintegy 30 fokkal és továbbra is balra elfordítva marad, szemével szintén balra néz, ekkor a bal oldali egyensúlyszerv vizsgálatára kerül sor.
Típusos esetben a vizsgált oldal felé tekintéskor durva hullámú, az érintett ívjárattal párhuzamos „szemtekerezgés” (Nystagmus) jelentkezik szédülés, rossz közérzet, émelygés, szorongás, izzadás stb. kíséretében. A térérzékelésért felelős három ívjárat mindegyike más eredményt hoz. Ha a kialakuló szemmozgás a szemek vonalával megegyezik, a horizontális ívjárattal van a probléma. Ha le-fel mozgás jelentkezik, akkor a vertikálissal, ha átlós, akkor az átlós mozgásért felelős ívjárat okozza a panaszokat. A vizsgált személy az orvos segítségével ezután felül, majd a szédülés elmúltával a vizsgálatot a jobb irányban is elvégzik, ekkor a jobb oldali egyensúlyszerv vizsgálatára kerül sor. Természetesen a két oldal sorrendje felcserélhető. A biztos diagnózisért a vizsgálatot több alkalommal javasolt megismételni.
Amennyiben a vizsgálat eredménye pozitív, és a páciens panaszai, az általános kórelőzmények kikérdezése, az ekkor elvégzett rutin ideggyógyászati vizsgálat alapján más betegségre utaló körülmény nincs, további diagnosztikai lépések feleslegesek. Negatív eredmény, vagy az eredménytől függetlenül egyéb neurológiai tünetek megléte esetén a szédülés okát tovább kell vizsgálni.
Elkülönítése egyéb kórképektől
[szerkesztés]Mivel a jelenség csak az egyensúlyérző szervet érinti, egyéb ideggyógyászati eltérések, mint például végtaggyengeség, zsibbadás, kettőslátás, fülzúgás, koordinációs zavar stb. nem tartoznak a tünetekhez. Hasonlóképp a nyugalomban is fennálló, pozícióváltásra alig fokozódó markáns szédüléses panaszok esetén is mérlegelni kell esetleges egyéb kórkép jelenlétét.
A szédüléssel járó kórképek jelentős hányadában a fejmozgások a meglévő szédülést, illetve bizonytalanságérzést kiválthatják. Gyakran a szemtekerezgés intenzitása is fokozódik a fej helyzetének megváltozása kapcsán. Azonban a jellegzetes anamnézis és tünetek, valamint a felszabadító manőverek hatásossága alapján a legtöbb esetben a kórisme igen nagy biztonsággal felállítható a BPPV diagnózisa.
Szédülést sok más betegség is előidézhet, általában jellegzetes tünetekkel:
- Meniére betegség esetén a több órás forgó szédüléses rohamot többnyire erős fülzúgás és hallásromlás kíséri.
- A belsőfülgyulladás (vestibularis neuronitis) több napig tartó forgó szédülést okoz, ágyban fekve is.
- A cervikalis (nyaki eredetű) szédülést többnyire a nyak és a fej egymáshoz képesti elmozdítása, nyakból oldalra hajtása, szintén nyakból felfelé, vagy lefelé nézés váltja ki. A nyaki gerinc elváltozásai, a nyaki izmok görcsös feszülése okozza, ritkábban a hátsó nyaki artéria nyomatása, gyakrabban a helyzetérzékelésért felelős idegvégződések nyomatása, ezáltal téves testhelyzetadatok generálása által.
- Szklerózis multiplex
- Akusztikus neurinóma
- Vérkeringési zavar, stroke, TIA
- Agyi térfoglaló folyamat, agydaganat, agyi nyomásfokozódás
- Különféle egyéb betegségek, akár egyszerű gyomorrontás is
Figyelembe kell venni, hogy több, szédülést okozó kórkép is fennállhat egyidejűleg, például a gyors rohamokat okozó BPPV mellett lehet krónikus panaszokat okozó nyaki szédülés, valamint vérkeringési zavar is. Amennyiben a beteg panaszai alapján nem teljesen egyértelmű a helyzet, a szédülés oka tovább vizsgálandó.
Kezelése
[szerkesztés]A kórkép jelentőségét – gyakorisága, és viszonylag egyszerű felismerhetősége mellett – könnyű és általában hatékony kezelhetősége adja. A kezelés lényege, hogy különböző manőverekkel a panaszokat okozó ülepedő részecskéket a félkörös ívjáratból a tömlőcskébe próbálják visszajuttatni. A hátsó félkörös ívjárat érintettsége esetén a leghatékonyabb és legismertebb módszerek az Epley- és a Semont-manőver. Mindkettő könnyen elsajátítható, veszélytelen, megfelelő körülmények esetén a beteg felvilágosítását és az előkészületeket is beleszámítva körülbelül tíz perc alatt kivitelezhető eljárás.
Hasonlóan eredményes az oldalsó félkörös ívjárat ritkábban előforduló érintettsége esetén alkalmazható, rendkívül egyszerű Lempert-manőver. Ennek során a páciens párna nélkül egy percig hanyatt fekszik egy ágyon. Ezután fejét gyorsan oldalra fordítja, testével fejmozdítás nélkül óvatosan oldalra fordul, egy percig így marad, ezután fejét hirtelen lefelé fordítja, közben testével is hasra fordul, egy percig így marad, fejét gyorsan a másik irányba fordítja, közben testével óvatosan szintén oldalra fordul, egy percig így marad, majd újra hanyatt fekszik, ezután óvatosan felül. Szerencsés esetben a manőver hatására eltávoznak az ívjáratból a panaszt okozó kiülepedések, apró kristályok.
Mindhárom említett manőver után aznapra a fejmozgatást, lehajolást kerülni kell, éjszaka is célszerű félig ülő helyzetben aludni.
Növelheti a kezelés időigényét például ha a beteg – gyakran a nem megfelelő felvilágosítás miatt, a felerősödő szédüléstől való félelmében – nem kellően együttműködő, ha sikertelenség miatt ismétlés szükséges, ha bizonytalan az ívjárat illetve az oldaliság meghatározása, ha speciális előkezelés – például a hányinger csillapítása – szükséges, stb. Viszonylag kis arányban fordul elő, hogy a beteg alkata, mozgásszervi státusa, együttműködésének hiánya, vagy egyéb körülmények a kezelést megakadályozzák. Szükség esetén megismételt manőverekkel az esetek több mint 90 százalékában számíthatunk sikerre.
A kezelést legtöbbször a szédüléses kórképek diagnosztikájában jártas ideggyógyász vagy fül–orr–gégész végzi, de a diagnosztikus és liberációs manővereket bármely megfelelően motivált orvos könnyen elsajátíthatja. Ma már léteznek okostelefonra letölthető segédprogramok, sőt a félkörös ívjáratokat és a bennük ülepedő részecskéket modellező, átlátszó műanyagból készült, kereskedelmi forgalomban kapható (USA) segédeszközök, amelyek a felszabadító manőverek otthoni sikeres elvégzését hivatottak elősegíteni.
Gyógyszeres kezelés magára a kórfolyamatra értelemszerűen nem létezik. Egyes esetekben a panaszokat – például a kísérő hányingert – csökkentő és a keringést javító kezelés alkalmazható.
Régebben az elviselhetetlen panaszokat okozó, kezelésre nem reagáló esetekben a rosszul működő oldal kiiktatására úgynevezett ívjáratroncsoló beavatkozást végeztek, lassú hozzászokás után a megmaradt, jól működő oldal vette át a kiiktatott szerepét. Ezt az eljárást valószínűleg ma már sehol sem végzik.
Vesztibuláris tréning gyakorlatok
[szerkesztés]Panaszmentes, vagy csak enyhe panaszokat okozó időszakban kizárólag orvosi beleegyezés mellett alkalmazhatók az otthon, segítség nélkül is könnyen végezhető úgynevezett vesztibuláris tréning gyakorlatok, ezek az egyensúlyszerv kóros túlérzékenységét csökkentik, a látás és az egyensúly kapcsolatát erősítik, elősegíthetik az apró lerakódások eltávozását még a komolyabb tünetek megjelenése előtt.
Egyszerű, de hatásos gyakorlat ágyon ülve fejet balra fordítani, majd a fejet továbbra is balra fordítva jobbra feküdni, 30 másodpercig úgy maradni, felülni, újabb 30 másodperc múlva ugyanezt a másik irányban elvégezni, majd azt egészet néhányszor egymás után megismételni. Az először tapasztalható szédülés a gyakorlat során többnyire fokozatosan csökken.
Másik hatásos gyakorlat széken ülve egyenes derékkal egészen lassan lehajolni, eközben óvatos fejfordítással a cipőnk mögötti irányba nézni, majd lassú mozdulattal felemelkedni, fejjel a másik irányba felfelé és hátranézni, vissza, majd a másik irányban a gyakorlatot megismételni. Ez a gyakorlat is csak orvosi beleegyezéssel történhet.
Ajánlott a folyadékfogyasztás növelése, ez megelőzheti a járatokban a folyadék besűrűsödését és a kristályok kiválását.
Jegyzetek
[szerkesztés]Források
[szerkesztés]- Diagnose von krankheitserch-eingungen im mereiche de otolithenapparates. Acta Otolaryngology 1921;2: 434–437 (Szerző: Bárány Róbert)
- Benign positional vertigo: recognition and treatment. BMJ. 1995 August 19; 311(7003): 489–491.
- Epidemiology of benign paroxysmal positional vertigo: a population based study. Journal of Neurology Neurosurgery and Psychiatry. 2007 Jul;78(7):710-5.
- A szédülés diagnosztikája. Orvostovábbképző Szemle XVII. évf. 11. szám, 2010. november (142) 20-30.
- Diagnosis of acute vertigo in the emergency department Emergency Medicine Journal June 1, 2011 28:538-539
- Benign Paroxysmal Positional Vertigo (BPPV): History, Pathophysiology, Office Treatment and Future Directions International Journal of Otolaryngology 2011; 2011: 835671. [1]
| Az itt található információk kizárólag tájékoztató jellegűek, nem minősülnek orvosi szakvéleménynek, nem pótolják az orvosi kivizsgálást és kezelést. A cikk tartalmát a Wikipédia önkéntes szerkesztői alakítják ki, és bármikor módosulhat. |

