Nyitott gerinc
| Nyitott gerinc | |
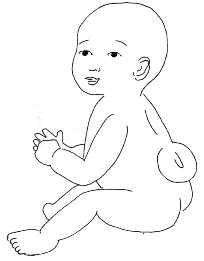 | |
| Nyitott gerincű baba | |
| Latinul | Spina bifida |
| BNO-10 | |
| BNO-9 | |
| Leírás | |
| Érintett szervek | gerinc |
| Főbb tünetek | tünetmentes |
| Megelőzés | az anya folsav szedése a gyerektervezéstől a terhesség 12. hetéig |
| OMIM | 182940 |
| DiseasesDB | 12306 |
A Wikimédia Commons tartalmaz Nyitott gerinc témájú médiaállományokat. | |
A nyitott gerinc, latinul spina bifida egy veleszületett fejlődési rendellenesség, ami a neurális cső tökéletlen bezáródása miatt alakul ki. Egyes csigolyák nem tudják teljesen körülölelni a gerincvelőt, hanem nyitottak maradnak. Ha a nyílás elég nagy, akkor a gerincvelő kitüremkedik. A gerincvelő körül lehet, vagy hiányozhat egy folyadékkal kitöltött burok. A neurális cső fejlődésének zavarai közé tartozik az anenkefália, az agy teljes vagy részleges hiánya, és az agysérv, más néven encephalocele.
Három típusa létezik: a spina bifida occulta, a meningocele és a myelomeningocele. A leggyakoribb helyei az ágyéki és a keresztcsonti szakasz. Leggyakoribb típusa a spina bifida occulta, legsúlyosabb formája pedig a myelomeningocele, ami a legtöbb érintettnél fogyatékosságot okoz.
A nyitott gerinc születés után bezárható, de ez még nem állítja helyre a sérült szakasz működését. Méhen belüli műtéteket is végeztek már; hatékonyságukat és biztonságosságukat még vizsgálják. Egy vizsgálat szerint a nyitott gerinccel való születés kockázata akár 70%-kal is csökkenthető, ha az anya már a fogantatás időpontja előtt folsavat szed.
A leggyakoribb fejlődési rendellenességek egyike; világszerte 1000 szülés közül 1-szer fordul elő.
Előfordulása
[szerkesztés]A nyitott gerinc az egyik leggyakoribb fejlődési rendellenesség, 1000 születésből egyszer vagy kétszer fordul elő. Egyes népességeknél azonban különösen gyakori.
Az Amerikai Egyesült Államokban előfordulása átlagosan 0,7 per 1000. A keleti parton gyakoribb, mint a nyugatin, és fehéreknél gyakoribb, mint színesbőrűek között (0,1–0,4‰). Az ír bevándorlóknál gyakoribb, mint a helyi népesség körében.[1][2] A spanyol ajkúaknál a leggyakoribb.[3]
Világszerte Írország és Wales a leginkább érintett, ott (az 1970-es évek adatai szerint) 1000 élve születésre jut 3-4 myelomeningocele. Itt a leggyakoribb az anencephalia is, az összes születés közül 1000-ből hatszor fordul elő. A brit szigeteken a myelomeningocele legnagyobb aránya 2,0–3,5 volt,[1][2] ami 1998-ra 0,15 per 1000-re csökkent, habár ez a felderített nyitott gerincű babák elvetetésének is következménye lehet.[4]
A nyitott gerincű gyerekek szüleinél megnövekszik annak a kockázata, hogy a következő gyerek is nyitott gerinccel fog születni.[1][2]
Típusai
[szerkesztés]Spina bifida occulta
[szerkesztés]


(1) Külső zsák agy-gerincvelői folyadékkal
(2) A csigolyák között kitüremkedett gerincvelő
Az occulta latin szó, rejtettet jelent. Ez a nyitott gerinc legegyszerűbb formája.[5]
Ebben a típusban néhány csigolya külső része nem záródott teljesen.[6] A nyílás olyan kicsi, hogy a gerincvelő nem tud kitüremkedni. Felette a bőr lehet normál vagy szőrös, anyajegyes vagy szemölcsös.[7]
Sok ilyen típusú nyílt gerincű ember nem is tud erről a betegségéről, mivel többnyire tünetmentes.[7] Előfordulása 10% a népesség körében,[8] és többnyire véletlenül veszik észre, amikor más okból röntgenfelvételt készítenek. A röntgenfelvételeket használó kutatások összesítése nem talált kapcsolatot a hátfájás és a nyitott gerincnek ennek a típusa között.[9] Az újabb, e témájú vizsgálatok megerősítik a negatív eredményt.[10][11][12]
Más kutatások szerint viszont a rejtett típus sem teljesen ártalmatlan. Egy felmérés szerint erősebben fáj azoknak a hátfájósoknak a háta, ha spina bifida occulta van jelen.[13][14]
Meningocele
[szerkesztés]A nyitott gerinc leggyakoribb típusa az, amikor a csigolyák normálisan fejlődnek, de a gerincvelőt burkoló hártya kitüremkedik a csigolyák közé. Amíg maguk az idegek nem károsodnak, addig az érintetteknek nincsenek komolyabb egészségügyi problémáik, habár kipányvázott gerincvelő előfordulhat. Okai közé tartoznak a keresztcsont és az az előtti területek daganatai és a Currarino-szindróma.
A meningocele kialakulhat a koponya alapjának megsüllyedésével is; ezeket helyük szerint osztályozzák. Lehet occipitalis, frontoethmoidalis vagy nazális. Az endonazális meningocele az orrüreg tetején helyezkedik el, és könnyen orrpolipnak nézhető. Mindezeken műtéttel lehet segíteni.
Myelomeningocele
[szerkesztés]Ez a típus gyakran súlyos tünetekkel és szövődményekkel jár.[15] Ebben a típusban a csigolyák közötti résen kitüremkedik a gerincvelő. A gerincvelőt burkoló hártya zsák alakot vesz fel a kitüremkedett gerincvelő körül.
Myeloschisis
[szerkesztés]A nyitott gerinc legsúlyosabb formája. Ebben a típusban az érintett terület lapos idegszövetként jelenik meg a burkoló hártya nélkül. Emiatt a beteg érzékenyebb az olyan életet veszélyeztető betegségekre, mint az agyhártyagyulladás.[16]
A kitüremkedő szakasz és az onnan induló idegek fejletlenek vagy károsodottak. Emiatt jellemző a bénulás és az érzészavar az érintett terület alatt. Ezért minél közelebb van az agyhoz, annál súlyosabb a bénulás. Járászavart, érzéskiesést, az izomtónus elvesztését, a csípő, a lábak és a térd eltorzulását is okozhatja.
Tünetei
[szerkesztés]Fizikai tünetek
[szerkesztés]A nyitott gerinc fizikai tünetei:
- A lábak gyengesége és bénulása[17]
- Ortopédiai problémák (dongaláb, csípőficam, gerincferdülés)[17]
- A kismedencei szervek funkciózavarai és kontrollproblémái: inkontinencia, húgyvezetéki fertőzések, a vese működésének zavarai[17]
- Felfekvések, bőrirritációk[17]
- Abnormális szemmozgás[18]
A nyitott gerincű gyerekek 68%-ában alakul ki latexallergia,[19] az enyhétől az életveszélyesig. Mivel az egészségügyben sokat használják a latexet, ezért ezt nagyon is komolyan kell venni. A kesztyűket, a gumikat és a katétereket és más, köztük a fogászatban használt eszközöket mind meg kell vizsgálni, hogy tartalmazzák-e ezt az anyagot.[6]
A gerincvelő műtét utáni hegesedése vagy sérülése kipányvázott gerincvelőt okozhat, amitől a gerincvelő összehúzódhat és tovább terhelődhet; ez súlyosbíthatja a hátfájást, a bénulást, a gerincferdülést és a kiválasztó szervrendszer működésének zavarait.[20]
Idegrendszeri tünetek
[szerkesztés]Sok nyitott gerincű embernek a kisagyában is rendellenesség lelhető fel: az Arnold-Chiari malformatio II. típusa, ami azt jelenti, hogy az agy hátsó része a koponya hátuljáról áthelyeződik a nyak felső részére. A myelomeningocelével diagnosztizáltak 90%-ánál vízfejűség is kialakul, mivel az elmozdult agyrészek gátolják az agy-gerincvelői folyadék elfolyását, így az felszaporodik.[21] Az agy mérete általában kisebb a nyitott gerincűeknél, különösen a súlyosabb esetekben.[18]
A kérgestest abnormálisan fejlődik a myelomeningocelések 70-90%-ában, ami érinti a két agyfélteke közötti kommunikációt.[22] Továbbá az elülső és a hátsó agyterületeket összekapcsoló fehérállomány szervezetlenebb, mint másoknál. Az elülső területeket összekötő idegek is sérültek.[18]
Maga a kéreg is rendellenes lehet. Például az elülső területeken vastagabb, míg a többi területen vékonyabb a vártnál, de itt a kéreg redőzöttsége erősebb.[18] A kéregben az egyes idegek is áthelyeződhetnek.[23]
Képességek
[szerkesztés]Több kutatás is a képességek károsodását találta nyitott gerincű fiataloknál.[24][25] Legsúlyosabban azok károsodtak, akik vízfejűségét sönttel kellett javítani.[26] Nem fejlődnek úgy, mint a többi gyerek; ezek a funkciók nem javulnak a korral.[25] A nehézségek által érintett területek közé tartoznak a tervezés, szervezés, kezdeményezés, és a rövid távú memória. Érintett lehet még az absztrakció, a vizuális tervezés és a problémamegoldás is.[27] Továbbá a rugalmas gondolkodással is gondok lehetnek. Mindezek székhelyének általában a frontális agylebenyt tekintik, de mivel ezek a területek a nyitott gerincűeknél érintetlenek, ezért más agyterületek is részt vállalnak ezekben a működésekben.[26]
Gyakori náluk a figyelemhiányos hiperaktivitás-zavar. A söntes vízfejű nyitott gerincű gyerekeknél nagyobb arányban fordul elő, mint a többieknél (31% vagy 17%).[24] A szelektív és a fókuszált figyelem is károsodhat, bár a teszteken a lassú mozgás tovább rontja a pontszámokat.[26][28] A figyelemzavar már elég korán felismerhető, amikor a kisbabák lassabban fordulnak az arcok felé a szokottnál.[29]
Tanulási készségek
[szerkesztés]A nyitott gerincűeknél gyakoriak a tanulási zavarok, különösen a matematikában és az olvasásban. Egy felmérés szerint a gyerekek 60%-ánál találtak tanulási zavart.[30] A tanulási képességeket közvetlenül érinti agyi rendellenességek mellett a figyelemzavar is hátráltatja az előremenetelt.[23] Gyakori, hogy az általános iskolában jól teljesítő gyerek lemarad a későbbi tanulmányai során.
A nyitott gerincű gyerekek között jóval gyakoribb a diszkalkulia, mint a kortársaik között.[31] Ez megnyilvánul a számítások pontatlanságában és lassúságában, a számok használatában és megértésében.[32] Mindezek a zavarok tulajdoníthatók közvetlenül a fali lebeny vékony kérgének, vagy közvetve a kisagy és a középagy torzulásainak. A sönt revíziók száma összefügg a rosszabb matematikai képességekkel.[33] A nehézségeket növelheti a munkamemória és a gátló folyamatok károsodása,[34] bár a téri-vizuális nehézségek nem kapcsolódnak hozzájuk.[31] Létfontosságú az alapkészségek és a matematikai készségek korai fejlesztése.[34]
Az olvasás kevésbé érintett, mint a matematika.[33] Az olvasás pontossága jobb, mint az olvasottak megértése.[35] A megértés rosszabb akkor, ha a szöveg az információk összetett, absztrakt szintézisét követeli meg.[36] A mozgásvezérlés pontatlansága és munkamemória érintettsége az íráson is meglátszik.[35]
Társas készségek
[szerkesztés]Az általános fejlődési mintákhoz képest a nyitott gerincű fiataloknak kevesebb a barátjuk,[37] és kevesebb időt töltenek társaikkal.[38] Passzívabbak, és viselkedésük éretlenebb.[38] Kevésbé érzik magukat közeli kapcsolatban a barátaikkal, és úgy érzik, hogy kevesebb érzelmi támogatást kapnak tőlük.[39] A társas kapcsolati problémák egészen a felnőttkorig eltartanak.[40] A súlyosabb zavarok összefüggnek a sönttel[41] és a rosszabb általános képességekkel.[42] Mindezekkel azonban nem minden vizsgálat ért egyet.[43]
Fiziológiája
[szerkesztés]A nyitott gerincet a neuroncső záródásának hibája okozza az embrionális fejlődés első hónapjában. Az anya sokszor még nem tudja, hogy gyereket vár. Egyes formák a másodlagos patogenezis során jönnek létre, amikor az elsődleges körülmények miatt megnőtt a központi idegrendszerre ható nyomás.
Normális esetben a velőcső a 23. (felső vég) és a 27. napon (farki vég) záródik.[4] Ha azonban közbejön valami, akkor a velőcső záródása tökéletlen marad. Egyes gyógyszerek, például a cukorbetegség és az epilepszia kezelésére adottak hajlamosítanak a nyitott gerincre. Az elhízás, a láz és a külső körülmények miatt megnövekedett testhő hasonlóan megnöveli az esélyt.
Egértörzseken végzett beható vizsgálatok szerint az állapotnak néha genetikai okai vannak. Az emberi nyitott gerincet sok más betegséghez hasonlóan öröklött és környezeti tényezők együttese okozza, ahogy a rákot, az érelmeszesedést és a magas vérnyomást. Az öröklődés nem követ olyan könnyen felismerhető mintát, mint a hemofília vagy az izomsorvadás. A kutatások szerint, ha egy anyának nyitott gerincű gyereke született, akkor 3% annak az esélye, hogy a következő gyerek is nyitott gerinccel születik. Ez napi 4 mg folsav bevitelével egy százalékra csökkenthető, ha az anya már a fogantatás előtt elkezdi szedni, és egészen a szülésig szedi. A többi kismamának és gyereket tervező nőnek napi 0,4 mg folsavat javasolnak.
A kutatások szerint a folsav hiánya is hozzájárul a neuroncső betegségeihez, köztük a nyitott gerinchez. A folátok 70%-kal képesek csökkenteni ezek gyakoriságát, és a többi esetben is nagyban csökkenti a súlyosságot.[44][45][46] A hatás mechanizmusa ismeretlen.
Megelőzése
[szerkesztés]
A nyitott gerincnek nincs egyetlen ismert oka, és nem ismert olyan módszer, amellyel teljesen kizárható lenne. Az előfordulás azonban nagyban csökkenthető folsavval. A folsav forrásai közé tartoznak a gyümölcsök, a teljes őrlésű lisztek, a szárazbab és a levélzöldségek.[47]
1998 óta az Amerikai Egyesült Államokban kötelező folátokkal dúsítani a magvas termékeket. A U.S. Food and Drug Administration, Public Health Agency of Canada[48] és az Egyesült Királyság a termékeny korú és a gyermeket tervező nőknek legalább napi 0,4 mg folsav bevitelét javasolják a fogantatás előtti harmadik hónaptól a terhesség 12. hetéig.[49] A neuroncső károsodásával született gyerekek anyáinak, vagy az epilepszia elleni gyógyszereket szedő nőknek legalább napi 4–5 mg folsavat javasolnak.[49]
A VANGL1 gén bizonyos mutációi kockázati tényezők a nyitott gerinc szempontjából. Ezek a mutációk egyes családokban már sokszor hozzájárultak a nyitott gerinc kialakulásához.[50]
Szűrése
[szerkesztés]A neuroncső károsodásával járó zavarok már születés előtt felismerhetők az anya vérvizsgálatával, vagy részletes magzati ultrahanggal. Az anyai alpha-fetoprotein (MSAFP) szintjének megnövekedését követi a magzati gerinc ultrahangos vizsgálata és a magzatvíz amniocentézise, amivel az alpha-fetoprotein és az acetilkolineszteráz szintjét mérik. A nyitott gerincet kísérhetik más malformációk is, köztük dysmorphiás szindrómák is, ami gyakran spontán abortusszal zárul. A nyitott gerinc többnyire egyetlen malformáció marad.
A terhesség alatt genetikai tanácsadás és genetikai tesztelés is végezhető, mivel a neuroncső záródásának rendellenességének genetikai okai is lehetnek, például a 18-as kromoszóma triszómiája. Az ultrahangos szűrés lehetőségét sokan arra használják, hogy elvetessék a babát, ha nyitott gerincet diagnosztizálnak rajta, mert biztosra veszik, hogy a gyerek élete szenvedés lesz. A mai orvosi kezelések azonban sokat tudnak javítani a nyitott gerinccel születettek életén.[4]
Kezelése
[szerkesztés]A már meglevő károsodások megszüntetésére nincs gyógymód. A fertőzések és a további károsodások megelőzésére a háton levő nyílást gyermekneuron-sebészek zárják. A műtét közben visszahelyezik a gerincvelőt, elrendezik a hártyát. Emellett a vízfejűség kezelésére söntöt ültethetnek be, ami az agy-gerincvelői folyadékot a mellkasba vagy a hasba vezeti el. Ha a terhesség alatt ismerték fel, akkor a műtét már születés előtt elvégezhető.[21]
Gyerekek
[szerkesztés]A nyitott gerincű gyerekeknek több szakorvost és fejlesztő pedagógust is rendszeresen fel kell keresniük:[51]
- pszichiáter: ellenőrzi a fejlesztők munkáját, megtervezi a terápiát, segédeszközöket és gyógyszereket rendel, amelyek támogatják a gyerek fejlődését és beilleszkedését.
- ortopédus: figyeli az izmok, a csontok és az inak növekedését
- idegsebész: kezeli és értékeli az idegrendszeri problémákat
- urológus: ellenőrzi a vese, a húgyvezeték és a húgycső állapotát; ha kell, akkor katétert ültet be.
- szemész: a látás korrekcióját végzi
- segédeszköztervező: különböző segédeszközöket, például mankókat, kerekesszéket tervez, és állít be. Általában, minél kiterjedtebb és súlyosabb a nyitott gerinc, annál súlyosabb a bénulás, bár az nem törvényszerű.
- logopédus, viselkedésterapeuta, fizikoterapeuta: készségfejlesztést végeznek, és korrigálják a tanulási zavarokat
Átmenet a felnőttkorba
[szerkesztés]Sok gyermekkórházban a fenti szakterületek csapatban tevékenykednek, a felnőttkórházakban azonban többnyire szét vannak választva, és a különböző osztályok egymástól függetlenül dolgoznak. Itt a nyitott gerincről is kevesebbet tudnak, mivel a nyitott gerincet gyermekkori krónikus egészségi állapotként ismerik.[52] Mivel az átmenet nehéz, ezért az érintett családoknak azt ajánlják, hogy a gyermek 14-16 éves korától már kezdjenek el felkészülni az átmenetre. Maga az átmenet legyen fokozatos, rugalmas és hajlékony. A gyermeket kezelő csapat részletes információkkal támogassa a felnőttkori csapat tagjait, naprakészen értesítve őket. A kezelési tervre is szükség van.[52]
További bonyodalmat jelent, hogy a betegség és a kezelések miatt a gyermek tovább függ a szüleitől, mint az egészségesek.[53] Lassabban fejlődnek és függetlenednek, különösen a fiúk.[54] A függőség szemben áll azzal, hogy a kamasz a katétert, a gyógyszerek bevételét, és a többi kezelést is önállóan akarja használni, vagy végezni.[55] Az átmeneti folyamat alatt már korán el kell kezdeni a további sorsának az elrendezését: a tanulást, a szakma megszerzését, a közösségbe való beilleszkedést, és az önálló élet megkezdését.[56]
Nyitott gerinc által érintett hírességek
[szerkesztés]- Tanni Grey-Thompson – walesi paralimpikon, a brit Lordok Házának tagja[57]
- Blaine Harrison – a Mystery Jets frontembere, billentyűse, ritmusgitárosa, korábban dobosa[58]
- Rene Kirby – színész az Amerikai Egyesült Államokból. Szerepelt a Shallow Hal és a Stuck on You filmekben[59]
- John Mellencamp – rock and roll zenész az Amerikai Egyesült Államokból[60]
- Karin Muraszko – a University of Michigan idegsebészeti tanszékének elnöke, az első nő, aki ezt a pozíciót az Amerikai Egyesült Államokban elérte[61]
- Jeffrey Tate – angol karmester[62]
- Hank Williams – countryzene-énekes és dalszövegíró az Amerikai Egyesült Államokból[63]
- Lucinda Williams – countryzene-énekes és dalszöveg-író az Amerikai Egyesült Államokból[64]
- Miller Williams – költő az Amerikai Egyesült Államokból[64]
- Chandre Oram – férfi, akinek nyitott gerincéhez kapcsolódóan farka is van.
- George Schapell – countryzene-énekes és dalszövegíró az Amerikai Egyesült Államokból. Sziámi iker; ikertársa Lori Schapell. Ők a legelső hivatalosan feljegyzett sziámi ikerpár.
Jegyzetek
[szerkesztés]- ↑ a b c Lemire RJ (1988). „Neural tube defects”. JAMA 259 (4), 558–62. o. DOI:10.1001/jama.259.4.558. PMID 3275817.
- ↑ a b c Cotton P (1993). „Finding neural tube 'zippers' may let geneticists tailor prevention of defects”. JAMA 270 (14), 1663–4. o. DOI:10.1001/jama.270.14.1663. PMID 8411482.
- ↑ Boulet, SL, Yang Q, Mai C, Kirby RS, Collins JS, Robbins JM,...Mulinare J (2008). „Trends in postfortification prevalence of spina bifida and ancephaly in the United States”. Birth Defects Research (Part A) 82 (7), 527–532. o. DOI:10.1002/bdra.20468.
- ↑ a b c T. Lissauer, G. Clayden. Illustrated Textbook of Paediatrics (Second Edition). Mosby, 2003. ISBN 0-7234-3178-7
- ↑ Are There Different Types Of Spina Bifida?. SBA. [2008. november 29-i dátummal az eredetiből archiválva]. (Hozzáférés: 2012. február 22.)
- ↑ a b Foster, Mark R: Spina Bifida. (Hozzáférés: 2008. május 17.)
- ↑ a b Spina Bifida Occulta. SBA. [2013. április 16-i dátummal az eredetiből archiválva]. (Hozzáférés: 2012. február 22.)
- ↑ Saluja PG (1988). „The incidence of spina bifida occulta in a historic and a modern London population”. J Anat. 158, 91–93. o. PMID 3066791. PMC 1261979.
- ↑ van Tulder MW, Assendelft WJ, Koes BW, Bouter LM (1997). „Spinal radiographic findings and nonspecific low back pain. A systematic review of observational studies”. Spine 22 (4), 427–34. o. DOI:10.1097/00007632-199702150-00015. PMID 9055372.
- ↑ Iwamoto J, Abe H, Tsukimura Y, Wakano K (2005). „Relationship between radiographic abnormalities of lumbar spine and incidence of low back pain in high school rugby players: a prospective study”. Scandinavian journal of medicine & science in sports 15 (3), 163–8. o. DOI:10.1111/j.1600-0838.2004.00414.x. PMID 15885037.
- ↑ Iwamoto J, Abe H, Tsukimura Y, Wakano K (2004). „Relationship between radiographic abnormalities of lumbar spine and incidence of low back pain in high school and college football players: a prospective study”. The American journal of sports medicine 32 (3), 781–6. o. DOI:10.1177/0363546503261721. PMID 15090397.
- ↑ Steinberg EL, Luger E, Arbel R, Menachem A, Dekel S (2003). „A comparative roentgenographic analysis of the lumbar spine in male army recruits with and without lower back pain”. Clinical radiology 58 (12), 985–9. o. DOI:10.1016/S0009-9260(03)00296-4. PMID 14654032.
- ↑ Taskaynatan MA, Izci Y, Ozgul A, Hazneci B, Dursun H, Kalyon TA (2005). „Clinical significance of congenital lumbosacral malformations in young male population with prolonged low back pain”. Spine 30 (8), E210–3. o. DOI:10.1097/01.brs.0000158950.84470.2a. PMID 15834319.
- ↑ Avrahami E, Frishman E, Fridman Z, Azor M (1994). „Spina bifida occulta of S1 is not an innocent finding”. Spine 19 (1), 12–5. o. DOI:10.1097/00007632-199401000-00003. PMID 8153797.
- ↑ Myelomeningocele. NIH. (Hozzáférés: 2008. június 6.)
- ↑ Mayo Clinic
- ↑ a b c d Mitchell, L. E., Adzick, N. S., Melchionne, J., Pasquariello, P. S., Sutton, L. N., & Whitehead, A. S. (2004). „Spina bifida”. Lancet 364 (9448), 1885–1895. o. DOI:10.1016/S0140-6736(04)17445-X. PMID 15555669.
- ↑ a b c d Juranek, J, Salman MS (2010). „Anomalous development of brain structure and function in spina bifida myelomeningocele”. Developmental Disabilities 16, 23–30. o. DOI:10.1002/ddrr.88.
- ↑ „Protect Yourself From Latex Allergies: Plant Biologists And Immunochemists Develop Hypoallergenic Alternative To Latex”, Science Daily, 2008. december 1.. [2012. október 18-i dátummal az eredetiből archiválva] (Hozzáférés: 2012. október 12.)
- ↑ Tethered Spinal Cord Syndrome. AANS. [2011. október 16-i dátummal az eredetiből archiválva]. (Hozzáférés: 2011. október 23.)
- ↑ a b Chiari Malformation Fact Sheet: National Institute of Neurological Disorders and Stroke (NINDS). Ninds.nih.gov, 2011. szeptember 16. [2011. október 27-i dátummal az eredetiből archiválva]. (Hozzáférés: 2011. október 23.)
- ↑ Barkovich, J. Pediatric Neuroimaging. Philadelphia, PA: Lippincott, Williams & Wilkens (2005)
- ↑ a b Wills, KE (1993). „Neuropsychological functioning in children with spina bifida and/or hydrocephalus”. Journal of Clinical Child Psychology 22 (2), 247–265. o. DOI:10.1207/s15374424jccp2202_11.
- ↑ a b Burmeister, R, Hannay HJ, Copeland K, Fletcher JM, Boudousquie A, & Dennis M (2005). „Attention problems and executive functions in children with spina bifida and hydrocephalus”. Child Neuropsychology 11 (3), 265–283. o. DOI:10.1080/092970490911324. PMID 16036451.
- ↑ a b Tarazi, RA, Zabel TA, & Mahone EM (2008). „Age-related changes in executive function among children with spina bifida/hydrocephalus based on parent behavior ratings”. The Clinical Neuropsychologist 22 (4), 585–602. o. DOI:10.1080/13854040701425940. PMID 17853154. PMC 2575658.
- ↑ a b c Fletcher, JM (1996). „Attentional skills and executive functions in children with early hydrocephalus”. Developmental Neuropsychology 12, 53–76. o. DOI:10.1080/87565649609540640.
- ↑ Snow, JH (1999). „Executive processes for children with spina bifida”. Children's Health Care 28 (3), 241–253. o. DOI:10.1207/s15326888chc2803_3.
- ↑ Rose, BM, Holmbeck GN (2007). „Attention and executive functions in adolescents with spina bifida”. Journal of Pediatric Psychology 32 (8), 983–994. o. DOI:10.1093/jpepsy/jsm042. PMID 17556398.
- ↑ Landry, SH, Robinson SS, Copeland D, & Garner PW (1993). „Goal-directed behavior and perception of self-competence in children with spina bifida”. Journal of Pediatric Psychology 18 (3), 389–396. o. DOI:10.1093/jpepsy/18.3.389. PMID 8340846.
- ↑ Mayes, SD, Calhoun, SL (2006). „Frequency of reading, math, and writing disabilities in children with clinical disorders”. Learning and Individual Differences 16 (2), 145–157. o. DOI:10.1016/j.lindif.2005.07.004.
- ↑ a b Barnes, MA, Wilkinson, M, Khemani, E, Boudesquie, A, Dennis, M, & Fletcher, JM (2006). „Arithmetic processing in children with spina bifida: Calculation accuracy, strategy use, and fact retrieval fluency”. Journal of Learning Disabilities 39 (2), 174–187. o. DOI:10.1177/00222194060390020601. PMID 16583797.
- ↑ Dennis, M, Barnes, M (2002). „Math and numeracy in young adults with spina bifida and hydrocephalus”. Developmental Neuropsychology 21 (2), 141–155. o. DOI:10.1207/S15326942DN2102_2. PMID 12139196.
- ↑ a b Hetherington, R, Dennis M, Barnes M, Drake J, & Gentili J (2006). „Functional outcome in young adults with spina bifida and hydrocephalus”. Child's Nervous System 22 (2), 117–124. o. DOI:10.1007/s00381-005-1231-4.
- ↑ a b English,, LH, Barnes, MA, Taylor, HB, Landry, SH (2009). „Mathematical developmental development in spina bifida”. Developmental Disabilities Research Reviews 15 (1), 28–34. o. DOI:10.1002/ddrr.48. PMID 19213013. PMC 3047453.
- ↑ a b Barnes, M, Dennis M, & Hetherington R (2004). „Reading and writing skills in young adults with spina bifida and hydrocephalus”. Journal of the International Neuropsychological Society 10 (5), 655–663. o. DOI:10.10170S1355617704105055. PMID 15327713.
- ↑ Fletcher, JM, Dennis M, Northrup H, Barnes AM, Hannay HJ...Francis, DF (2004). „Spina bifida: Genes, brain, and development”. International Review of Research in Mental Retardation 29, 63–117. o. DOI:10.1016/S0074-7750(04)29003-6.
- ↑ Ellerton, M. L., Stewart, M. J., Ritchie, J. A., & Hirth, A. M. (1996). „Social support in children with a chronic illness”. The Canadian Journal of Nursing Research 28 (4), 15–36. o. PMID 9128474.
- ↑ a b Holmbeck, G. N., Westhoven, V. C., Phillips, W. S., Bowers, R., Gruse, C., Nikolopoulos, T.,...Davison, K. (2003). „A multimethod, multi-informant, and multidimensional perspective on psychosocial adjustment in preadolescents with spina bifida”. Journal of Consulting and Clinical Psychology 71 (4), 782–796. o. DOI:10.1037/0022-006X.71.4.782. PMID 12924683.
- ↑ Devine, K. A., Gayes, L., Purnell, J., & Holmbeck, G. N. (in press). „Close friendships of children and adolescents with spina bifida: Reciprocity and social adjustment”. Journal of Pediatric Psychology.
- ↑ Holmbeck, G. N., DeLucia, C., Essner, B., Kelly, L., Zebracki, K., Friedman, D., & Jandasek, B. (2010). „Trajectories of psychosocial adjustment in adolescents with spina bifida: A 6-year, four-wave longitudinal follow-up”. Journal of Consulting and Clinical Psychology 78 (4), 511–525. o. DOI:10.1037/a0019599. PMID 20658808.
- ↑ Hommeyer, J. S., Holmbeck, G. N., Wills, K. E., & Coers, S. (1999). „Condition severity and psychosocial functioning in pre-adolescents with spina bifida: Disentangling proximal functional status and distal adjustment outcomes”. Journal of Pediatric Psychology 24 (6), 499–509. o. DOI:10.1093/jpepsy/24.6.499. PMID 10608101.
- ↑ Zukerman, J. N., Devine, K. A., & Holmbeck, G. N. (2011). „Adolescent predictors of emerging adult milestones in youth with spina bifida”. Journal of Pediatric Psychology 36 (3), 265–276. o. DOI:10.1093/jpepsy/jsq075. PMID 20855288. PMC 3062284.
- ↑ Coakley, R. M., Holmbeck, G. N., & Bryant, F. B. (2006). „Constructing a prospective model of psychosocial adaptation in young adolescents with spina bifida: An application of optimal data analysis”. Journal of Pediatric Psychology 31 (10), 1084–1099. o. DOI:10.1093/jpepsy/jsj032. PMID 15888643.
- ↑ Holmes LB (1988). „Does taking vitamins at the time of conception prevent neural tube defects?”. JAMA 260 (21), 3181. o. DOI:10.1001/jama.260.21.3181. PMID 3184398.
- ↑ Milunsky A (1989). „Multivitamin/folic acid supplementation in early pregnancy reduces the prevalence of neural tube defects”. JAMA 262 (20), 2847–52. o. DOI:10.1001/jama.262.20.2847. PMID 2478730.
- ↑ Mulinare J, Cordero JF, Erickson JD, Berry RJ (1988). „Periconceptional use of multivitamins and the occurrence of neural tube defects”. JAMA 260 (21), 3141–5. o. DOI:10.1001/jama.260.21.3141. PMID 3184392.
- ↑ Folic Acid Fortification. FDA, 1996. February. [2009. szeptember 18-i dátummal az eredetiből archiválva]. (Hozzáférés: 2016. február 7.)
- ↑ Folic Acid - Public Health Agency of Canada. [2006. szeptember 27-i dátummal az eredetiből archiválva]. (Hozzáférés: 2016. február 7.)
- ↑ a b Why do I need folic acid?. NHS Direct, 2006. április 27. [2006. április 13-i dátummal az eredetiből archiválva]. (Hozzáférés: 2006. augusztus 19.)
- ↑ Kibar Z, Torban E, McDearmid JR, Reynolds A, Berghout J, Mathieu M, Kirillova I, De Marco P, Merello E, Hayes JM, Wallingford JB, Drapeau P, Capra V, Gros P (2007). „Mutations in VANGL1 associated with neural-tube defects” (–Scholar search). N. Engl. J. Med. 356 (14), 1432–7. o. DOI:10.1056/NEJMoa060651. PMID 17409324.
- ↑ Center for Spina Bifida: Specialists and Services. Gillette Children's Hospital Center for Spina Bifida. Gillette Children's Hospital. [2010. december 19-i dátummal az eredetiből archiválva]. (Hozzáférés: 2011. november 15.)
- ↑ a b Binks, JA, Barden WS, Burke TA, & Young NL (2007). „What do we really know about the transition to adult-centered health care? A focus on cerebral palsy and spina bifida”. Archives of Physical Medicine and Rehabilitation 88 (8), 1064–1073. o. DOI:10.1016/j.apmr.2007.04.018. PMID 17678671.
- ↑ Davis, BE, Shurtleff DB, Walker WO, Seidel KD, & Duguay S (2006). „Acquisition of autonomy skills in adolescents with myelomeningocele”. Developmental Medicine & Child Neurology 48 (4), 253–258. o. DOI:10.1017/S0012162206000569.
- ↑ Friedman, D, Holmbeck GN, DeLucia C, Jandasek B, & Zebracki K (2009). „Trajectories of autonomy development across the adolescent transition in children with spina bifida”. Rehabilitation Psychology 54 (1), 16–27. o. DOI:10.1037/a0014279. PMID 19618699.
- ↑ Monsen, RB (1992). „Autonomy, coping, and self-care agency in healthy adolescents and in adolescents with spina bifida”. Journal of Pediatric Nursing 7 (1), 9–13. o. PMID 1548569.
- ↑ Holmbeck, GN, Devine KA (2010). „Psychosocial and family functioning in spina bifida”. Developmental Disabilities Research Reviews 16 (1), 40–46. o. DOI:10.1002/ddrr.90. PMID 20419770. PMC 2926127.
- ↑ The Telegraph - World of Tanni Grey-Thompson, former Paralympic champion
- ↑ Martin, Dan: Dan Martin meets Blaine from the Mystery Jets. guardian.co.uk, 2008. június 14. (Hozzáférés: 2008. augusztus 6.)
- ↑ Interview with actress Sascha Knopf from Shallow Hal. Movies.about.com, 2009. december 17. [2013. március 24-i dátummal az eredetiből archiválva]. (Hozzáférés: 2011. október 23.)
- ↑ Mellencamp: Hoosier musician now Rock Hall of Famer. Indystar.com, 2008. március 11. (Hozzáférés: 2012. december 6.)
- ↑ Gavin, Kara (2001). „U-M Neurosurgeon Urges Women to Protect their Children by Taking Folic Acid”. Medicine at Michigan 3 (2). [2012. december 14-i dátummal az eredetiből archiválva]. (Hozzáférés: 2008. július 3.)
- ↑ Service, Tom: Jeffrey Tate: 'I've had to fight all my life'. The Guardian, 2011. október 13. (Hozzáférés: 2012. február 21.)
- ↑ Famous People and Spina Bifida. [2012. december 27-i dátummal az eredetiből archiválva]. (Hozzáférés: 2013. július 30.)
- ↑ a b Lewine, Edward. „Domains: Country House”, The New York Times, 2009. március 1., MM17. oldal (Hozzáférés: 2009. március 2.)
| Az itt található információk kizárólag tájékoztató jellegűek, nem minősülnek orvosi szakvéleménynek, nem pótolják az orvosi kivizsgálást és kezelést. A cikk tartalmát a Wikipédia önkéntes szerkesztői alakítják ki, és bármikor módosulhat. |

